11 Oct Eficiencia de vacunación frente a COVID-19 en la población de personas mayores en España
Programa MAYORSIG
Eficiencia de vacunación frente a COVID-19 en la población de personas mayores en España
España sufrió en 2020 uno de los impactos más importantes de la pandemia de COVID-19 a nivel mundial. Con cientos de muertes diarias, un desconocimiento de la efectividad y escasez de vacunas frente a esta grave enfermedad, a finales de 2020 España desplegó una estrategia de vacunación masiva de la población para proteger la salud pública y reducir la mortalidad, en especial de las personas mayores (60 años y más), y para combatir los efectos adversos de esta pandemia en el territorio nacional. El Programa MAYORSIG de la Fundación Matrix, Investigación y Desarrollo Sostenible, subvencionado por el Ministerio de Derechos Sociales y Agenda 2030, contribuye a conocer el impacto de la vacunación mediante una evaluación original que permite visualizar la reducción de mortalidad por vacunación, diferencias geográficas y por grupo de edad en la eficiencia de la vacunación frente a esta enfermedad y establece recomendaciones prácticas para aplicar el principio de equidad en la vacunación y optimizar la administración de vacunas ante nuevos brotes u otras epidemias futuras.
Las defunciones por COVID-19, el síndrome respiratorio agudo severo, superaron las 52.000 personas en España en 2020, correspondiendo el 95% a personas de 60 años o más. A principios de diciembre de 2020, la transmisión comunitaria sostenida y generalizada en España del coronavirus tipo 2 (SARS-CoV-2) causante de esta grave enfermedad aún ocasionaba miles de muertes.
En estas fechas, el Ministerio de Sanidad publicó la ‘Estrategia de vacunación frente a COVID- 19 en España’, un documento “dirigido a gestores del programa de vacunación y personal sanitario” sujeto a revisión y actualización continua en función “de las nuevas evidencias, la disponibilidad de vacunas y la situación epidemiológica”. El objetivo general de esta estrategia era claro, reducir la proporción de presencia de COVID-19 o sus síntomas en la población –la morbilidad– y la mortalidad por esta enfermedad mediante la vacunación, en un contexto de escasez de vacunas, de una cantidad de vacunas disponible inferior a la demanda.
Los objetivos concretos de esta Estrategia de vacunación, entre otros, son establecer un orden de prioridad de grupos de población a vacunar, teniendo en cuenta criterios científicos y de otro tipo, en una situación de disponibilidad progresiva de dosis de vacunas, para la protección según su riesgo; describir la distribución y la administración de las vacunas, y plantear un seguimiento y evaluación de la vacunación, incluyendo la cobertura de las vacunas y su impacto en la epidemiología de la COVID-19.
Los expertos defienden que una evaluación ‘ex post’ es esencial cuando se usan fármacos innovadores, en especial para el optimizar el acceso a la población y en una situación de incertidumbre. Analizar los resultados logrados por el programa de vacunación permite valorar el acierto, entre otros aspectos, de la distribución territorial de las vacunas y su administración por grupos de edad en la prevención de muertes por COVID-19.
La administración de vacunas priorizó ciertos grupos de edad por su diferente riesgo de muerte. Entre el 27 de diciembre de 2020 y el 9 de abril de 2021 se administró al menos una dosis de una vacuna a 7,2 millones de personas de una población total de 47,4 millones en España. De los 12,4 millones de personas de 60 años o más, alrededor de un tercio se había vacunado al menos con una dosis: el 91% de las personas del grupo de edad de 80 y más años, el 13% del grupo 70-79 años y el 22% del grupo 60-69 años.
 Los resultados del Programa MAYORSIG impulsado por la Fundación Matrix identificaron diferencias geográficas, temporales y por grupos de edad en el riesgo de muerte por COVID-19 en España. Podemos preguntarnos, mediante un análisis a posteriori, lo siguiente referido a la población de personas mayores: ¿la distribución de las vacunas fue proporcional al riesgo de muerte por COVID-19? ¿cuántas muertes se evitaron por la vacunación? ¿cuál es la eficiencia o impacto de la vacunación? ¿la eficiencia de vacunación depende del grupo de edad?
Los resultados del Programa MAYORSIG impulsado por la Fundación Matrix identificaron diferencias geográficas, temporales y por grupos de edad en el riesgo de muerte por COVID-19 en España. Podemos preguntarnos, mediante un análisis a posteriori, lo siguiente referido a la población de personas mayores: ¿la distribución de las vacunas fue proporcional al riesgo de muerte por COVID-19? ¿cuántas muertes se evitaron por la vacunación? ¿cuál es la eficiencia o impacto de la vacunación? ¿la eficiencia de vacunación depende del grupo de edad?
La comunicación dirigida al personal sanitario y a la población general, ayuda a “obtener información adecuada y veraz y a establecer confianza en el proceso de autorización y utilización de la o las vacunas en la población”, reconoce la Estrategia de vacunación. Divulgar los resultados del Programa MAYORSIG contribuye a proteger la salud pública, y a la prevención eficaz de enfermedades y la mortalidad asociada que impactan a las personas mayores. Ahora que contamos con muchos más conocimientos de los riesgos por COVID-19, una evaluación de la distribución y administración de las vacunas es oportuna para promover una gestión de los riesgos eficaz.
La vacuna contra la COVID-19 estimula la respuesta del sistema inmunitario de una persona ante el virus causante de esta enfermedad, preparándolo para su reconocimiento y destrucción ante una infección. Por ello es un método eficaz de prevención de esta enfermedad infecciosa epidémica, y por tanto de protección de la salud y control de esta enfermedad. La administración de una vacuna, la vacunación de la población, genera inmunidad adquirida contra esta enfermedad.
Riesgo de muerte por COVID-19
Ya a mitad del siglo XIX, el médico inglés John Snow, considerado precusor de la epidemiología, utilizaba mapas para georreferenciar la concentración de defunciones por cólera en el territorio de Londres y entender la transmisión de esta enfermedad infecciosa.
La infección y número de muertes por COVID-19 depende de la transmisión del virus y de su impacto en la población, fenómenos variables en el espacio, tanto a escala internacional como dentro de un país.
El riesgo de muerte por COVID-19 expresa la probabilidad de muerte por esta enfermedad en tantos por mil (‰), en relación a la población de un grupo de edad. En España en el periodo de marzo a mayo de 2020 (primera ola) el riesgo de muerte aumenta de forma no lineal y muy acentuada con la edad. Así, sin considerar diferencias territoriales, respecto a una persona del rango de 50-59 años, el riesgo del grupo de edad de 60-69 años es 3,5 veces más y el del grupo de 80 años y más, se multiplica por 45.
Además de variar según el grupo de edad, el riesgo de muerte es muy variable entre provincias (Figura 1), según se ha estimado desde datos de defunciones en 2020 del Instituto de Salud Carlos III del Ministerio de Sanidad, y de población del Instituto Nacional de Estadística durante la primera ola. La Figura 1 ilustra, por ejemplo, que el epicentro de mortalidad por COVID-19 para personas de 80 años y más, el territorio con un riesgo específico superior a 40 muertes por cada mil personas de esta edad, se extiende por el centro de la Península e incluye la Comunidad de Madrid, Castilla-La Mancha, cinco provincias de Castilla y León, Cáceres y La Rioja. Destaca Segovia con un riesgo extremo de 96 defunciones por cada mil personas residentes de esta edad (96,4‰) y Ciudad Real con 85‰. Este riesgo es notablemente inferior en la periferia peninsular e islas.
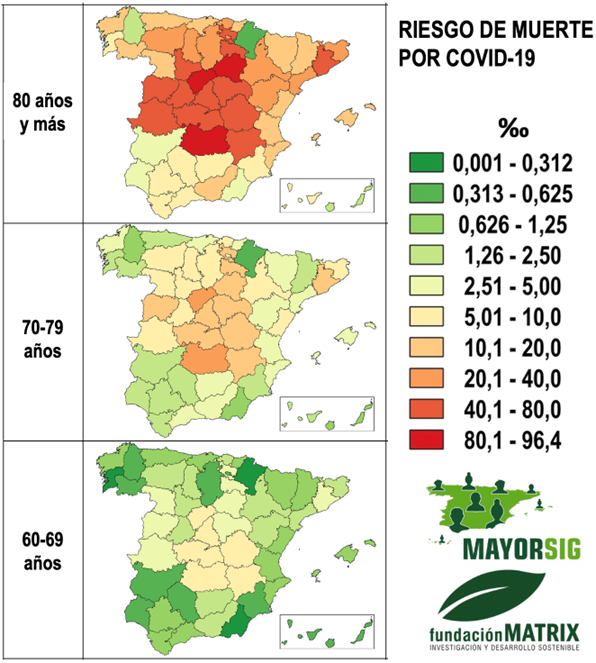
Figura 1. Riesgo absoluto de muerte por COVID-19 de personas mayores en España durante 2020. Se indican los valores por provincias para tres grupos de edad: 60-69 años, 70-79 años y 80 años y más; estimados en el periodo 03/3/2020 a 21/05/2020 mediante un modelo estadístico de Poisson.
En cambio, el riesgo de mortalidad para el grupo de edad de 60-69 años se extiende algo menos en el territorio. Incluye cuatro provincias castellano-manchegas, entre las que destaca Ciudad Real con un riesgo del 10‰; y otras provincias que superan el 4‰, que contrastan con el menor riesgo de muerte de las provincias andaluzas, gallegas o canarias, en torno al 1-2‰.
Un modelo matemático construido para la primera ola, expresa la influencia conjunta de variables individuales y geoespaciales, y explica de forma fiable el 90% de la variabilidad del riesgo de muerte por COVID-19 a escala provincial. El riesgo de muerte aumenta con la edad, la diseminación espacial del virus, el envejecimiento poblacional y la accesibilidad por carretera.
Vacunación frente a COVID-19
El fin de las vacunas es controlar la enfermedad COVID-19; prevenir que se contraiga y, si se padece, sus efectos graves; minimizar los ingresos hospitalarios y, sobre todo, evitar las muertes derivadas de la misma debido a su efectividad. Si la mayoría de la población no ha experimentado la enfermedad y la susceptibilidad a la infección es alta, la vacunación ayuda a la protección individual. En esta situación, a finales de diciembre de 2020 el Ministerio de Sanidad divulgaba mediante infografías esta iniciativa de protección de la salud pública frente a la COVID-19 (Figura 2). Debe destacarse que la vacunación también controla la epidemia de COVID-19 de forma indirecta, con el aumento de la población inmunizada, que limita las probabilidades de transmisión del virus SARS-CoV-2 y de infección.

Figura 2. Infografía divulgativa vinculada a la estrategia de vacunación contra COVID-19 del Ministerio de Sanidad (21/12/2020).
Entonces no había un programa de vacunación establecido. En septiembre de 2023, con la gran mayoría de la población vacunada, la población de 60 años o más es uno de los grupos de población diana de administración de vacunas frente a gripe y COVID-19 en la temporada de otoño-invierno (2023-2024).
Debe subrayarse que, aunque existan principios y valores explícitos en la Estrategia de vacunación de España respecto a los grupos de población a priorizar, como el de necesidad (acceso a vacunas según necesidad), equidad (acceso según desigualdades de vulnerabilidad geográficas o de riesgos) o beneficio social (maximizar beneficios y minimizar los efectos adversos para la población), su implementación no es sencilla, en parte por la insuficiente cultura de modelización matemática aplicada a los programas de vacunación en nuestro país. No obstante, la propia Estrategia de vacunación de España impulsó el desarrollo de modelos matemáticos, pero ni la propia Estrategia ni los parámetros de los modelos consideraron la heterogeneidad geográfica del riesgo de muerte en la toma de decisiones sobre la vacunación.
El programa de vacunación aplicado en España fue escalonado, debido a la limitación de dosis de vacuna disponibles. Se priorizó para la vacunación el grupo de edad de personas octogenarias (80 años y más), siendo las primeras vacunas disponibles entonces Pfizer, AstraZeneca y Moderna. La adquisición de las vacunas se realizó por el Ministerio de Sanidad, tras un procedimiento centralizado de autorización como medicamento. La asignación de dosis de vacuna a cada una de las Comunidades Autónomas (CCAA), Ceuta y Melilla se realizó según el número disponible de dosis de vacuna y según la población estimada de los grupos de población priorizados para la vacunación.
Dentro de cada CCAA, la asignación de dosis de vacuna y administración se realizó de forma proporcional a la población. Así por ejemplo, en Castilla y León, de las casi 230.000 personas de octogenarias vacunadas con una dosis a 21/05/2021, el 8% corresponde a la provincia Soria y el 18% a la provincia de Valladolid.
La efectividad de la vacunación en la prevención de una infección severa de COVID-19 en pacientes infectados hospitalizados de 65 años o más fue del 67% para una dosis de vacuna durante los seis primeros meses en un estudio de 10 países de Europa, que incluye España.
Evaluación de la vacunación
Se realizó una evaluación de la vacunación innovadora, considerando datos epidemiológicos espaciales de España, asociados al diferente riesgo de muerte por COVID-19 de tres grupos de edad de la población de personas mayores (de 60 años o más) y por provincias. Se estima el número de muertes evitadas por la vacunación, no respecto a la ausencia de vacunación, sino repecto a la distribución y administración de las vacunas por provincias según dos tipos de programas (Cuadro 1). Por un lado, el programa de vacunación prorrata, que supone un reparto proporcional a la población de cada grupo de edad por provincia respecto al total nacional (PVP), que se considera el realizado (programa de vacunación real).
Por otro, un programa de vacunación por riesgo (PVR), que es hipotético, el que podría haberse realizado si se hubiese implementado el conocimiento espacial explícito del riesgo de muerte por COVID-19 de los tres grupos de edad por provincias.
Para el programa de vacunación por riesgo, la asignación de vacunas se realiza considerando la proporción de defunciones esperadas por COVID-19 de un grupo de edad en una provincia respecto al número total de defunciones esperadas por COVID-19 de ese grupo de edad a nivel nacional. Es decir, un reparto proporcional al riesgo especifico de la población de cada grupo de edad en cada provincia. El número de defunciones esperadas por COVID-19 de un grupo de edad se estima considerando el tamaño de la población de ese grupo y el riesgo de muerte de ese grupo en cada provincia.
Las muertes por COVID-19 observadas por grupo de edad y provincia en enero y febrero de 2021, en unos meses en que el programa de vacunación estaba en fases iniciales (mayoría de la población diana sin vacunar), se ha utilizado como referencia para estimar el riesgo espacial específico en ese periodo y para comparar el impacto de los programas de vacunación.
Esta comparación se basa en una premisa o suposición: la vacunación protege al 100% independientemente de la edad y localización. Esto se justifica porque sólo se desea evaluar la influencia de la asignación de vacunas según el riesgo específico de cada grupo de edad y provincia. En enero y febrero la cobertura de la vacunación es muy baja y la mayoría de las defunciones, de 200 a 500 al día en toda España, son consecuencia del riesgo inherente de la población remanente sin vacunar.
El número de muertes evitadas en la población por la vacunación de cada grupo de edad y en cada provincia se puede estimar como la diferencia entre las muertes observadas en el periodo mencionado –sin vacunación– y las muertes esperadas según cada programa de vacunación (ver Cuadro 2).
Muertes por COVID-19 evitadas
La Figura 3 ilustra el resultado hipotético de la vacunación (muertes evitadas) en relación a las muertes observadas para tres grupos de edad en enero y febrero de 2021 en España, según dos programas de reparto de un millón de dosis de vacuna por grupo de edad. El número de muertes observadas de personas de 60-69 años es unas 1.800, para 70-79 años la cifra de muertes es 2,3 veces más y para personas de 80 años y más la cifra de muertes es 6,8 veces más (más de 12.000). Estos datos son coherentes con el aumento del riesgo absoluto de muerte desde el grupo de edad 60-69 años al de personas octogenarias.
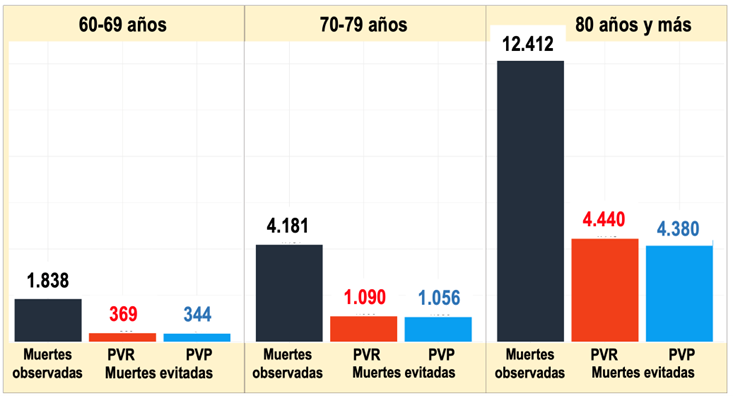
Figura 3. Muertes observadas por COVID-19 para tres grupos de edad de personas mayores en España en enero y febrero de 2021 y muertes evitadas por una vacunación hipotética estimada en ese mismo periodo según dos programas de administración de un millón de dosis de vacuna por grupo de edad. El programa de vacunación por riesgo (PVR) representa un reparto de dosis proporcional al riesgo de cada grupo de edad (defunciones esperadas), y el programa de vacunación prorrata (PVP) proporcional al tamaño de población (ver Cuadros 1 y 2). En ambos casos se representan los resultados agregados de estimaciones a nivel provincial.
La vacunación evita muertes en función de las dosis administradas y del riesgo de la población vacunada. Un programa de vacunación por riesgo evitaría un número de muertes ligeramente superior a un programa de vacunación prorrata. El número adicional de vidas salvadas por el programa de vacunación por riesgo respecto al programa prorrata es 25, 34 y 60 personas más por millón de dosis, para los grupos de edad de 60-69, 70-79 y 80 y más años, respectivamente (119 en total más por millón de dosis de cada grupo de edad).
Eficiencia de la vacunación
La eficiencia de un programa de vacunación es el impacto por dosis de vacuna administrada, expresado como el número de muertes evitadas. La eficiencia de la vacunación frente a COVID-19 es específica de un grupo de edad, como también lo es su riesgo de muerte. Así, para un mismo número de dosis de vacuna –y para un mismo programa o sistema de reparto–, la eficiencia de vacunación aumenta con el riesgo de muerte.
La eficiencia de la vacunación a nivel nacional se ha calculado desde los valores del riesgo de muerte y tamaño poblacional de los grupos de edad a nivel provincial en el periodo mencionado (enero y febrero 2021). Se calcula para cada provincia el número de defunciones esperadas según su riesgo y según el programa de vacunación. El número de muertes evitadas es la diferencia entre ambas cifras de defunciones (Cuadro 2). La eficiencia de la vacunación es la proporción de muertes evitadas respecto a la población vacunada en ese periodo en cada provincia. Se estima, mediante agregación a nivel nacional, el número total de muertes evitadas en cada grupo de edad para un número creciente de personas vacunadas (número de dosis administradas). La eficiencia de la vacunación es un valor constante que equivale al número de muertes evitadas por millón de personas vacunadas (se asume una supervivencia del 100% con una dosis de vacuna administrada, aunque podría ser inferior, ya que esta supervivencia es independiente del programa de vacunación).
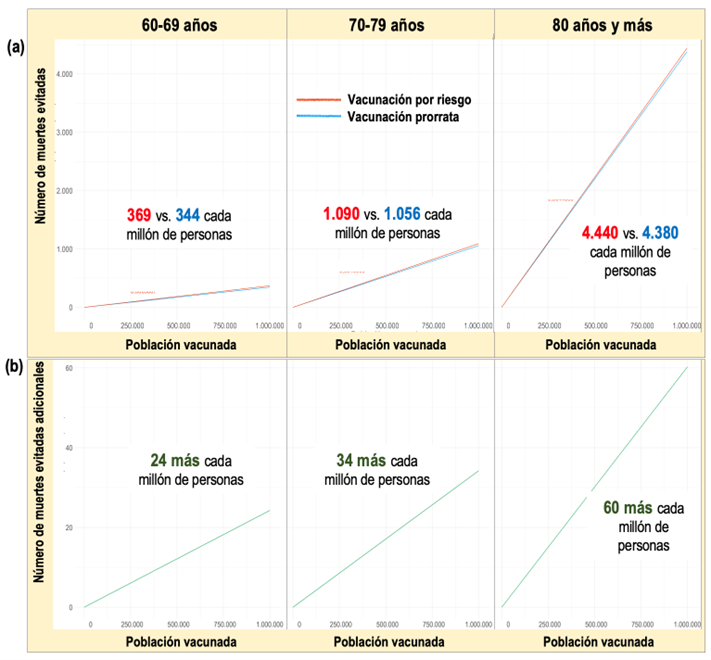
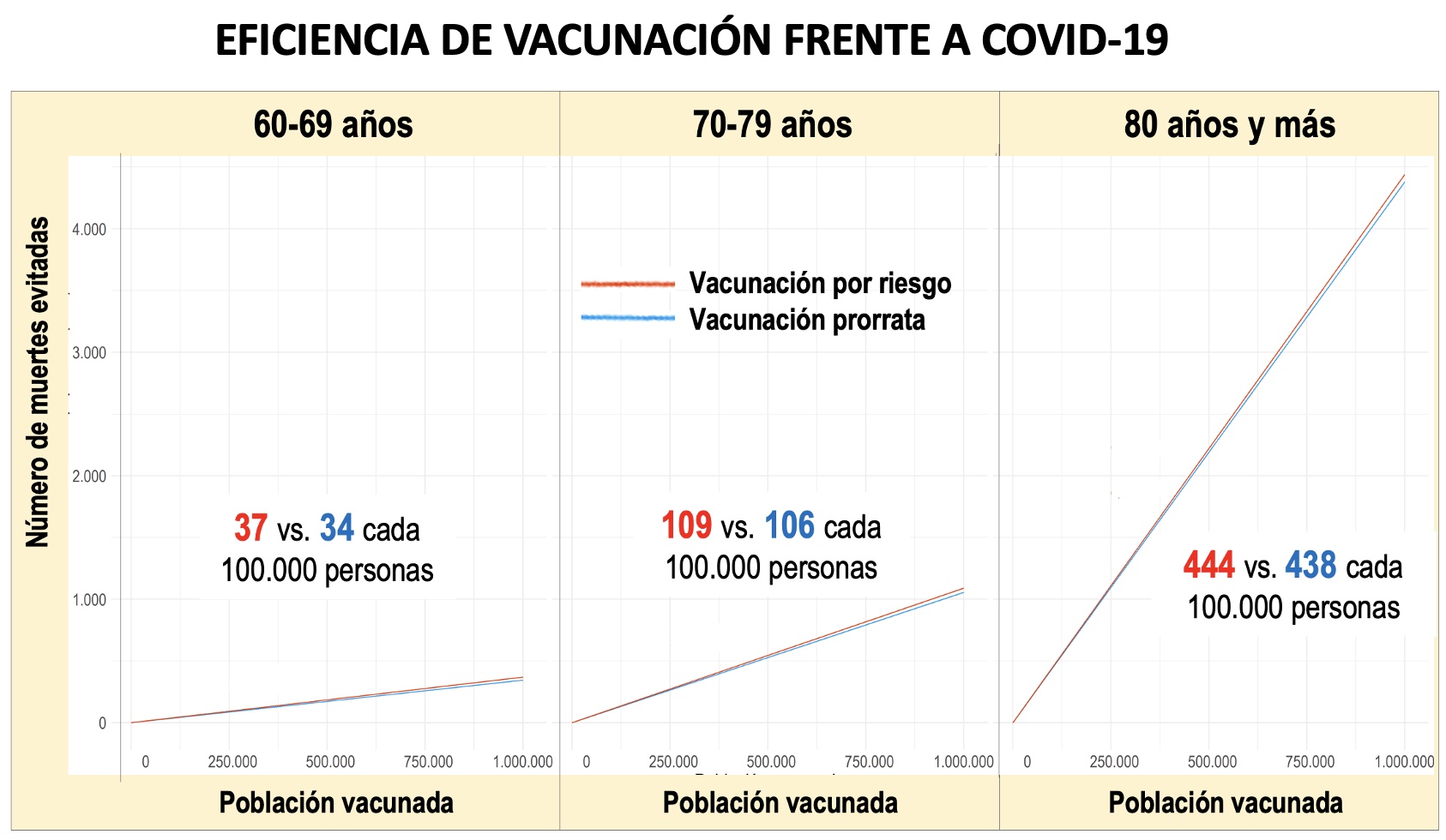
Figura 4. (a) Eficiencia de vacunación frente a COVID-19 de dos programas de vacunación para tres grupos de edad de personas mayores en España, por riesgo y prorrata (ver Figura 3). La pendiente de las líneas de cada programa expresa el impacto relativo de una vacunación hipotética como número de muertes evitadas en una población estimada desde un modelo predictivo del riesgo de muerte espacial para la administración de un millón de dosis de vacuna a cada grupo de edad; se representan los resultados agregados a nivel nacional de estimaciones a nivel provincial. (b) Número de muertes por COVID-19 evitadas adicionales estimadas por el programa de vacunación por riesgo respecto al de vacunación prorrata.
La Figura 4a expresa la eficiencia de la vacunación como la pendiente de la recta para un número de hasta un millón de personas vacunadas y para tres grupos de edad. La eficiencia de la vacunación frente a COVID-19, estimada como el número de muertes evitadas por cada millón de personas vacunadas es 369, 1.090 y 4.440 (5.899 en total) por el programa de vacunación por riesgo y 344, 1.056 y 4.380 (5.780 en total) por el programa de vacunación prorrata para los grupos de edad 60-69, 70-79 y 80 años y más, respectivamente. Esto se traduce en que el programa de vacunación por riesgo evita 25, 34 y 60 muertes más por cada millón de personas vacunadas de los grupos de edad mencionados, respectivamente (119 más en total por cada millón de personas vacunadas de cada grupo de edad).
Podemos expresar la eficiencia de un programa de vacunación como el porcentaje de muertes evitadas por la vacunación respecto a las defunciones observadas en ese periodo para las dosis administradas. La eficiencia de un programa de vacunación por riesgo es el 20,1%, 26,1% y 35,8% y para el programa prorrata es del 18,7%, 25,3% y 35,3% para los grupos de edad 60-69 años, 70-79 años y 80 años y más, respectivamente.
Estos datos permiten visualizar tres conclusiones relevantes. Primero, la reducción de mortalidad asociada a la vacunación frente a COVID-19, si bien limitada por las dosis de vacuna disponibles. En segundo lugar, que la eficiencia de la vacunación aumenta notablemente (evita más muertes) desde el grupo de menos edad al de más edad (para un mismo número de dosis de vacunas, se evitan más muertes en el grupo de edad de más riesgo).
En tercer lugar, muestra que la eficiencia de la vacunación por riesgo es ligeramente superior a la vacunación prorrata aplicada, aunque esta diferencia se atenúa progresivamente desde el grupo de menos edad al de más edad. La vacunación por riesgo es un 7,2%, un 3,3% y 1,4% más eficiente que la vacunación prorrata para los grupos de edad 60-69 años, 70-79 años y 80 años y más, respectivamente.
El número adicional de vidas salvadas por la mayor eficiencia del programa de vacunación por riesgo respecto al programa prorrata es 24, 34 y 60 personas más por millón de dosis, para los grupos de edad 60-69 años, 70-79 años y 80 años y más, respectivamente (119 en total más por millón de dosis por cada grupo de edad; Figura 4b).
Impacto por dosis de vacuna
Una forma alternativa de evaluar el impacto de la vacunación, es estimar la eficiencia de vacunación como el número de muertes evitadas por cada muerte observada. Se ha realizado esta evaluación hipotética con las estimaciones de muertes evitadas para el periodo enero y febrero de 2021 y los datos de muertes por COVID-19 de personas mayores de tres grupos de edad observadas en las 50 provincias, Ceuta y Melilla, para un total de un millón de dosis administradas por grupo de edad en el conjunto de España (Figura 5).
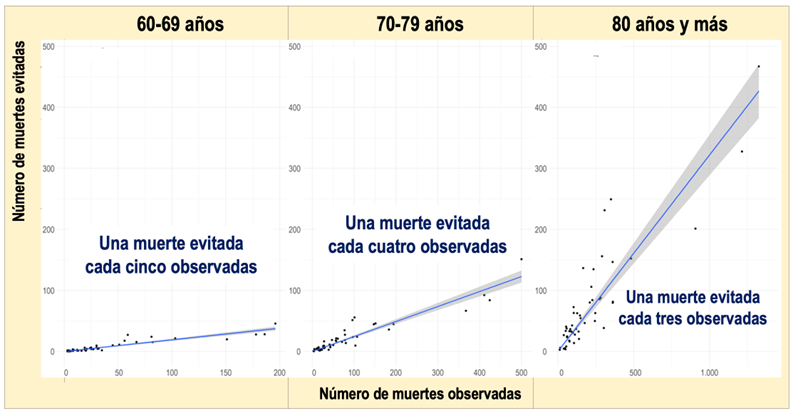
Figura 5. Eficiencia de vacunación frente a COVID-19 de un programa de vacunación por riesgo para tres grupos de edad de personas mayores en provincias de España. La pendiente de las líneas de regresión expresa el impacto relativo de una vacunación hipotética en el periodo enero y febrero de 2021. Expresa la tendencia del número de muertes evitadas por la administración de un millón de dosis de vacuna a cada grupo de edad, estimada por un modelo predictivo del riesgo de muerte, en relación al número de muertes registradas en ese mismo periodo.
La eficiencia de cada programa de vacunación se expresa como la pendiente de la recta (tendencia media) del número de muertes evitadas por cada muerte observada. Desde el grupo de menor a mayor edad la eficiencia varía desde 0,19, 0,25 a 0,32 muertes evitadas por cada muerte observada de los grupos de edad de 60-69 años, 70-79 años y 80 años y más, respectivamente, es decir, una vida salvada cada cinco, cada cuatro y cada tres muertes observadas, respectivamente. En otras palabras, la eficiencia de la vacunación en las personas mayores aumenta con la edad. Este impacto es muy similar a la estimación para un programa de vacunación prorrata.
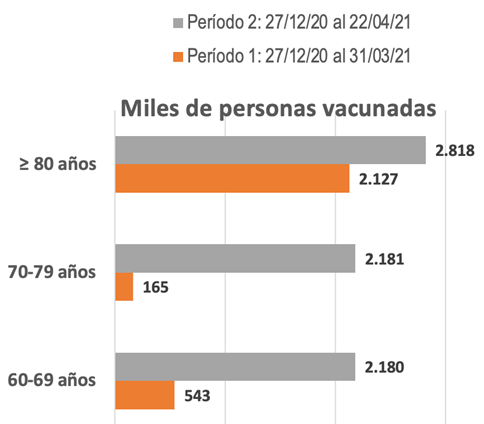
Figura 6. Administración de al menos una dosis de vacuna frente a COVID-19 en tres grupos de edad de personas mayores en España desde el comienzo de la vacunación hasta el 31 de marzo y hasta el 22 de abril de 2021.
Diferencias de vacunación entre Comunidades Autónomas
La Figura 6 muestra la vacunación de personas mayores en dos períodos. Por un lado, desde el comienzo de la vacunación hasta el 31 de marzo de 2021 (período 1) y por otro, desde el comienzo de la vacunación hasta el 22 de abril de 2021 (período 2).
Desde el comienzo de la vacunación hasta final de marzo, en un escenario de disponibilidad de dosis de vacunas creciente, se vacunaron 2,8 millones de personas mayores en España, y la vacunación se concentró entre las personas octogenarias, con el 75% con al menos una dosis, correspondiendo al 6% a personas de 70 a 79 años y un 19% a personas de 60 a 69 años, a pesar de tener un menor riesgo de muerte específico. En los siguientes 22 días (a 22 de abril), se vacunaron 4,3 millones de personas mayores más (un 253% de aumento), alcanzando 7,2 millones de personas mayores vacunadas. En este periodo se equilibró mucho más la distribución de dosis alcanzada entre grupos de edad.
Estos datos revelan una eficaz vacunación del grupo de personas octogenarias, casi el 100% de la población a esa fecha. Sin embargo, muestran que una insuficiente vacunación aún de personas de 70 a 79 años y de 60 a 69 años (aproximadamente el 55% y 40% del total, respectivamente). Debe considerarse que la eficiencia de vacunación del grupo de edad de 70-79 años es al menos un 30% superior a la del grupo de edad de 60-69 años.
Esta diferencia en la prevención de muertes significa que hasta finales de abril, bien por la insuficiente disponibilidad de vacunas o bien por una selección de grupos de edad subóptima –la vacunación no priorizó en algunas áreas el grupo de 70-79 años–, el número de defunciones por COVID-19 de este grupo probablemente fue superior a las muertes evitables por vacunación en aquellas áreas con menos administración de vacunas y con un riesgo de muerte moderado a alto.
¿Cómo se realizó la asignación de vacunas entre CCAA en relación al riesgo de muerte por COVID-19 de cada grupo de edad?
Dado que la asignación de vacunas se realizó por CCAA, y sus competencias en vacunación y distribución entre provincias y centros, se realizó una evaluación de la eficiencia del programa de vacunación por riesgos hipotético y el de vacunación prorrata aplicado en personas mayores en los dos períodos mencionados en 19 áreas geográficas (17 CCAA y 2 Ciudades Autónomas).
Se calculó la vacunación aplicada en cada área geográfica como el porcentaje de población con primera dosis respecto al total en tres grupos de edad para el programa de vacunación real (prorrata), y el porcentaje de población que correspondería a una vacunación hipotética por riesgo en los tres grupos de edad, en ambos casos en los dos períodos mencionados.
La Figura 7 muestra los resultados para el grupo de edad de 80 años y más. La línea de equidad representa la coincidencia entre la distribución real y la distribución por riesgo. En general, existe una correlación entre ambos programas de vacunación. La Comunidad de Madrid, Cataluña, Castilla y León, Castilla-La Mancha, País Vasco y otras tres CCAA y Melilla presentan para el grupo de 80 años y más siempre una proporción de población vacunada inferior a la proporción de población que se podría haber vacunado con un programa de vacunación por riesgo en ambos periodos. Andalucía, Comunidad Valenciana, Canarias y otras seis CCAA y Ceuta presentan una proporción de población vacunada superior a la proporción de población que se podría haber vacunado con un programa de vacunación por riesgo.
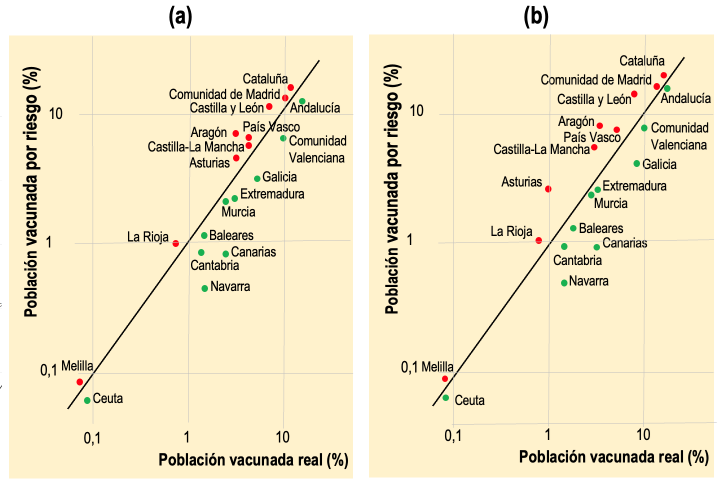
Figura 7. Evaluación del programa de vacunación frente a COVID-19 de personas de 80 años y más en Comunidades Autónomas, Ceuta y Melilla en dos periodos, desde el comienzo de la vacunación (a) hasta el 31 de marzo y (b) hasta el 22 de abril de 2021. La línea de equidad representa la coincidencia entre la administración de dosis de vacuna real (programa de vacunación prorrata) y la administración hipotética por riesgo de muerte en cada periodo. Los valores por debajo de la línea representan los casos en que se la proporción población vacunada es superior a su riesgo, mientras que los valores por encima representan los casos en que la proporción de población vacunada es inferior a su riesgo. Nótese la escala logarítmica.
Para el grupo de edad de 70-79 años la Comunidad de Madrid, Andalucía, Castilla-La Mancha y otras seis o siete CCAA –según el período– presentan una población vacunada inferior a la que se podría haber vacunado con un programa de vacunación por riesgo, que sería la óptima, aunque la situación cambia entre periodos en algunos casos. Para el grupo de edad de 60-69 años la Comunidad de Madrid y ocho o nueve CCAA –según el período–, Ceuta y Melilla presentan una población vacunada inferior a población que se podría haber vacunado con un programa de vacunación por riesgo.
La disparidad entre programas de vacunación hasta 31 de marzo de 2021 decrece desde el grupo de edad menor al mayor. La disparidad entre programas de vacunación es menor a 22 de abril de 2021, con el progreso intenso de la vacunación, y es similar entre grupos de edad.
Esta evaluación revela diferencias geográficas y temporales en la administración de vacunas entre la población de personas mayores que puede haber causado diferencias de mortalidad. Para el grupo de personas octogenarias, la Comunidad de Madrid, Castilla y León, Castilla-La Mancha y Cataluña son ejemplos de CCAA que por la insuficiente disponibilidad de vacunas, menor ritmo de vacunación –por el gran tamaño o dispersión de la población diana–, o por selección subóptima de grupos de edad a vacunar, la mortalidad por COVID-19 probablemente fue superior a la esperada por un programa vacunación por riesgo.
La evaluación del impacto de la vacunación es consistente con los resultados de otros estudios. La población de personas de 65 años o más se beneficia más de la vacunación que la población más joven. En el primer año de vacunación. una modelización estima que se evitaron 19,8 millones muertes por la vacunación frente a COVID-19 en 185 países, situándose España en la categoría superior de impacto de la vacunación (de 5.900 a 17.000 defunciones evitadas por millón de personas vacunadas). Finalmente, existe heterogeneidad geográfica en el impacto de la vacunación, y está asociada a las diferencias de riesgo de mortalidad por COVID-19 y tamaño de población.

Galicia es una región cuya población de personas mayores tenía un menor riesgo de mortalidad por COVID-19, y se vacunó con más eficiencia que otros territorios.
Recomendaciones prácticas
La evaluación del impacto de la vacunación frente a la COVID-19 contribuye a un objetivo de desarrollo sostenible (ODS) de la Agenda 2030 de Naciones Unidas muy relevante, el ODS 3, Salud y Bienestar. La Fundación Matrix, a través del Programa MAYORSIG continúa fomentando en 2022 el compromiso con el derecho a la protección de la salud y bienestar de las personas mayores en España. La evaluación científica práctica del impacto de la vacunación ayuda a salvar más vidas.
La vacunación de las personas mayores significa vidas salvadas por la administración de vacunas al reducir el riesgo de muerte por COVID-19. A mayor edad aumenta la eficiencia de la vacunación, por lo cual un programa de vacunación óptima debe priorizar la administración de forma eficaz, asegurando una distribución y administración de dosis de vacuna a los grupos de mayor edad de la población antes que a los más jóvenes.
La vacunación de las personas mayores basada en criterios de epidemiología espacial es más eficaz. A mayor riesgo espacial de mortalidad por COVID-19, aumenta la eficiencia de la vacunación, por lo cual un programa de vacunación óptima debe priorizar la administración de dosis de vacuna a los grupos de mayor edad de la población de las áreas con más riesgo de muerte, asegurando una distribución y administración de dosis de vacuna a la población de los territorios con más riesgo de muerte antes que a los de menor riesgo.
Los resultados de la evaluación de la vacunación frente a COVID-19 del Programa MAYORSIG son de utilidad antes brotes de variantes del coronavirus u otras infecciones epidémicas futuras. Deberían aplicarse en la elaboración de las estrategias y programas de vacunación establecidos frente a COVID-19 y otros programas a implementar ante otras epidemias, contribuyendo a una protección más eficaz de la salud pública, y en particular de la salud y bienestar de las personas mayores.
Dr. Javier Montalvo, Profesor de Ecología de la Universidad de Vigo y Director de la Fundación Matrix
Mtr. Javier Rey, Investigador de la Fundación Matrix
Dr. Enrique Ruiz, Profesor de Didáctica de las Ciencias Sociales e Investigador de la Universidad de Extremadura
Actualizado a 12 de septiembre de 2023
Artículo divulgativo del proyecto de investigación MAYORSIG, subvencionado por el Ministerio de Derechos Sociales y Agenda 2030, realizado por la Fundación Matrix, Investigación y Desarrollo Sostenible en colaboración con la Universidad de Vigo.















Sin Comentarios